Methacholinprovokation
Der Methacholintest (Methacholin-Provokationstest, englisch Methacholine Challenge Test) ist ein Verfahren zur Erfassung einer bronchialen Überempfindlichkeit.
Insbesondere bei Luftnot, Husten und Enge der Brust bei normaler Lungenfunktion gilt der bronchiale Provokationstest als wichtiger Baustein in der Diagnostik des Asthma bronchiale.
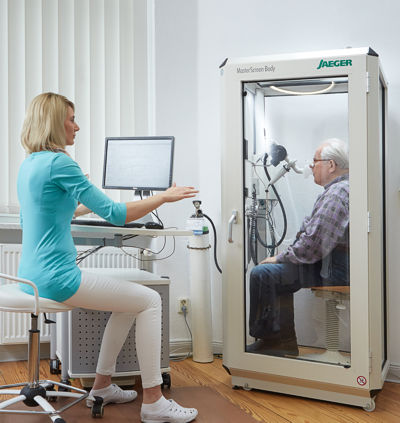
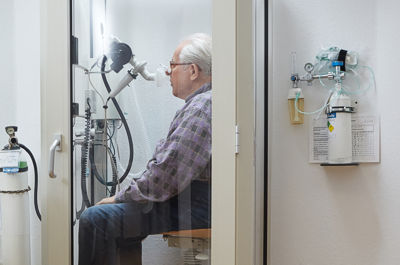
Die Durchführung der Untersuchung ist standardisiert. Zunächst erfolgt unter Ruhebedingungen die Messung der Lungenfunktion mittels Bodyplethysmographie. Danach wird Methacholin mittels Vernebler inhaliert (eingeatmet). Methacholin ist eine Substanz aus der Gruppe der Parasympathomimetika (Steigerung des Parasympathicus), welche dosisabhängig zur Bronchienverengung führen kann.
Die Inhalation geschieht stufenweise, nach einer bestimmten Dosis wird die Verneblung des Methacholins gestoppt und die Lungenfunktion kontrolliert. Das Bronchialsystem des Gesunden zeigt auch in der letzten Stufe (Enddosis) keine Veränderung der Lungenfunktion, somit kann eine bronchiale Hyperreagibilität (und damit in der Regel auch ein Asthma bronchiale) ausgeschlossen werden.
Im Gegensatz dazu reagiert ein überempfindliches Bronchialsystem (wie es beim Asthma bronchiale vorliegt) auf Methacholin mit einer Verengung der Bronchien. Der Test gilt als positiv bei Erreichen bzw. Überschreiten bestimmter Grenzwerte in der Lungenfunktion.
Während der Untersuchung kann es zu Husten, Luftnot oder Brustenge kommen. Mitunter tritt nach der Untersuchung Heiserkeit auf, die in der Regel nach einem Tag wieder verschwindet. In seltenen Fällen kann es zu Kreislaufproblemen kommen. Nur in sehr seltenen Fällen kommt es zu einer schweren Verengung der Bronchien, die dann stationärer ärztlicher Behandlung bedarf.
Da verschiedene Medikamente das Bronchialsystem und damit die Untersuchungsergebnisse beeinflussen können, sollten diese Medikamente möglichst pausiert werden. Dies darf jedoch immer nur nach ärztlicher Absprache erfolgen.
Folgende Medikamente sind insbesondere betroffen:
- kurzwirkende inhalative Betasympathikomimetika, z.B. Asthmaspray (Salbutamol, Sultanol, Apsomol, Berotec) >>12 Stunden Karenz
- langwirkende inhalative Betasympathikomimetika (Foradil, Oxis, Serevent, Onbrez, Striverdi) >>48 Stunden Karenz
- inhalative Parasympathikolytika (Atrovent, Berodual) >>12 Stunden Karenz
- Antiallergika (Xusal, Aerius, Telfast, Loratadin, Cetirizin) >>12 Stunden Karenz
- inhalative Kortikoide, z.B. Budenosid (Pulmicort, Novopulmon), Fluticason (Flutide), Beclometason (Junik), auch Viani/Atmadisc, Symbicort, Inuvair, Foster >>14 Tage Karenz
- Betablocker (Obsidan, Nebilet, Beloc, Metoprolol, Atenolol, Concor, Bisoprolol) >>12 Stunden Karenz
- Parasympathikomimetika (Antiparkinsonmittel, Nootropika) >>12 Stunden Karenz
Der Methacholintest wird während der Schwangerschaft, bei bekannter Allergie gegen Metacholin, bei schweren kardiovaskuläre Erkrankung, bradykarden Herzrhythmusstörung (Verlangsamung der Herzfrequenz) nicht durchgeführt.






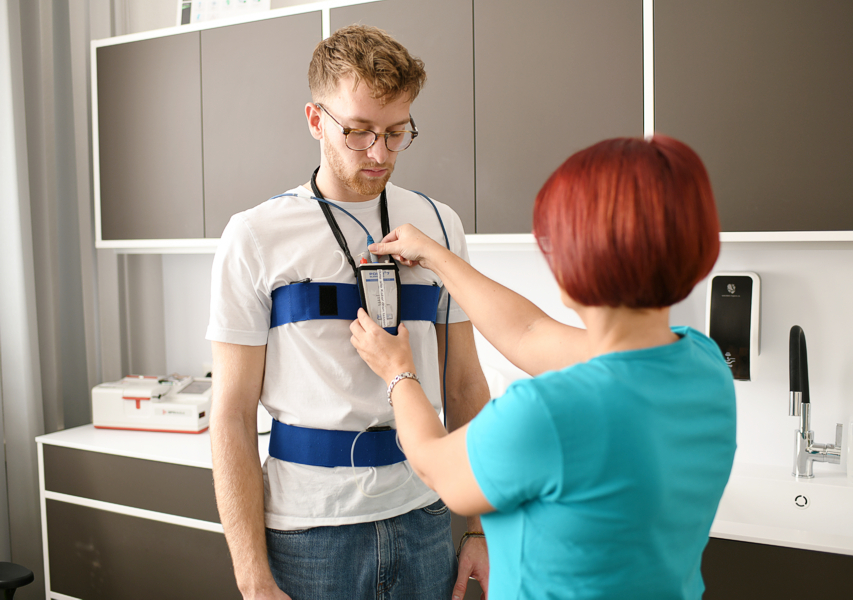

 Ein EKG (Elektrokardiogramm) zeichnet die elektrische Aktivität des Herzens auf. Bei jedem Herzschlag fließt ein schwacher Strom. Dadurch verändert die Herzmuskulatur ihre elektrischen Eigenschaften. Diese Spannungsänderungen können an der Körperoberfläche mit Elektroden gemessen werden. So erhält man eine individuelle Herzstromkurve, das Elektrokardiogramm oder kurz EKG. Diese Untersuchung ist auch bei wiederholter Anwendung völlig schmerzfrei und unschädlich und eine Standarduntersuchung in einer Hausarztpraxis.
Ein EKG (Elektrokardiogramm) zeichnet die elektrische Aktivität des Herzens auf. Bei jedem Herzschlag fließt ein schwacher Strom. Dadurch verändert die Herzmuskulatur ihre elektrischen Eigenschaften. Diese Spannungsänderungen können an der Körperoberfläche mit Elektroden gemessen werden. So erhält man eine individuelle Herzstromkurve, das Elektrokardiogramm oder kurz EKG. Diese Untersuchung ist auch bei wiederholter Anwendung völlig schmerzfrei und unschädlich und eine Standarduntersuchung in einer Hausarztpraxis.